2型糖尿病の治療 血糖値測定

糖尿病治療は、食事運動療法と薬のバランスが重要です。
バランスを間違えると
血糖が下がらないだけでなく、むしろ寿命を縮める結果になることがあります。
検査で正しく評価を行いながら、治療を続けることが大切です。

血糖値測定
の重要性
血糖測定を行わずに糖尿病治療を行うことは、コンパスを持たずに航海に出るようなもの
何を食べれば血糖値が上がるのか、どのような運動すれば血糖値が下がるのかは個人個人微妙に異なります。
今あなたが取り組んでいる、血糖値を下げるための試みは無駄なばかりでなく、有害かもしれません。
血糖測定を行うことで、個人個人にあった治療が可能になると考えます。

当院の自己血糖測定機器は複数の社のものを組み合わせ
最も良いと思われるものを採用しています。
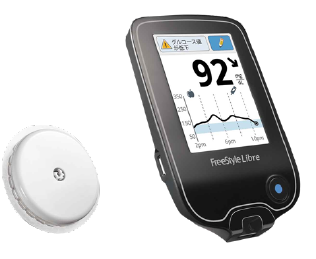
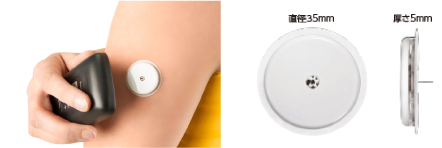
本体は薄く、ポケットに収容可能なフリースタイルリブレ(アボット社)を採用しております。
従来品(ワンタッチウルトラビュー1.0μl)と比較し少ない血液量(0.6μl)で検査可能な機器です。
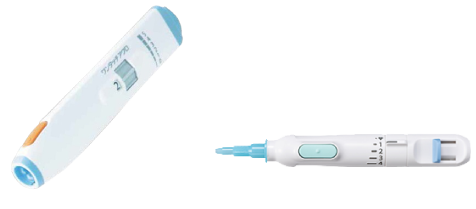
穿刺針は従来品と比較し細く、痛みの少ないワンタッチアクロランセット 33G(Johnson & Johnson)ものを採用しております。
従来品(ワンタッチペンランセット30G)。
![]() 見える血糖値、24時間持続血糖測定、痛くない血糖測定
見える血糖値、24時間持続血糖測定、痛くない血糖測定
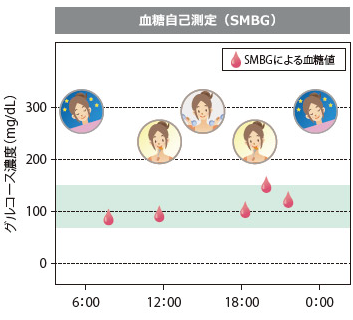
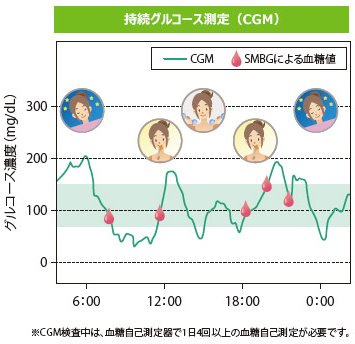
当院では、フリースタイルリブレを用い、「血糖の見える化」が可能。痛くない血糖測定が可能。
低血糖の管理をしたい、血糖変動を良好に管理したい、血糖レベルを良好に管理したい、血糖管理を見直したいなど、糖尿病患者様の製品です。
センサーを患者さんが上腕後部に装着、8時間(グルコース値を毎分測定し、15分ごとにグルコース値を自動的に記録)

![]() 2020年度当院におけるフリースタイルリブレの使用患者数
2020年度当院におけるフリースタイルリブレの使用患者数
1型糖尿病患者58名、
2型糖尿病患者18名
合計76名の方が使用されています。
週1回の内服治療/注射治療
1回の内服薬も複数用意がありますので、内服薬の飲みわすれが気になる方、錠数が多く困っている方は相談ください。
また、注射薬も週一回のものがあります。注射回数が多く困っておられる人はご相談ください。
【内服薬】
週1回の投与で血糖値をコントロールする長時間作用型の新規DPP-4阻害薬。「マリゼブ®錠」を導入しています。

【注射薬】
2型糖尿病に対して使用するデュラグルチド注射薬(GLP-1受容体作動薬)です。
週1回投与(生活に合わせて朝昼晩、いつでも注射可能)
【配合剤、配合注】
内服薬注射薬共に配合剤、配合注と呼ばれるものがあります。効果は同じですが、薬剤費の節約、内服注射の手間が省けますのでご相談ください。
下記の写真は2~3つの薬が一つになった糖尿病治療薬、高血圧治療薬、脂質異常症治療薬、インスリンをそれぞれ示しています。
配合剤は使用しやすいだけでなく薬剤費も約3割程度安くなることがあり経済的です。

肥満治療
の重要性
食事療法を助けてくれるお薬、ダイエット効果のあるお薬
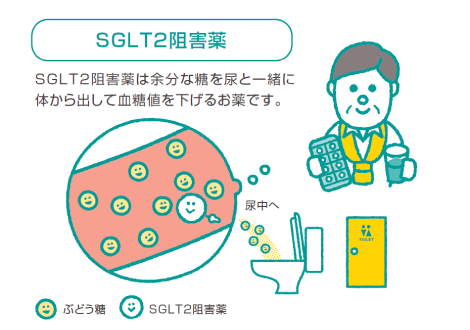
「SGLT2阻害薬(ジャディアンス、スーグラ)」「GLP1受容体作動薬(ビクトーザ、トルリシティ)」を採用

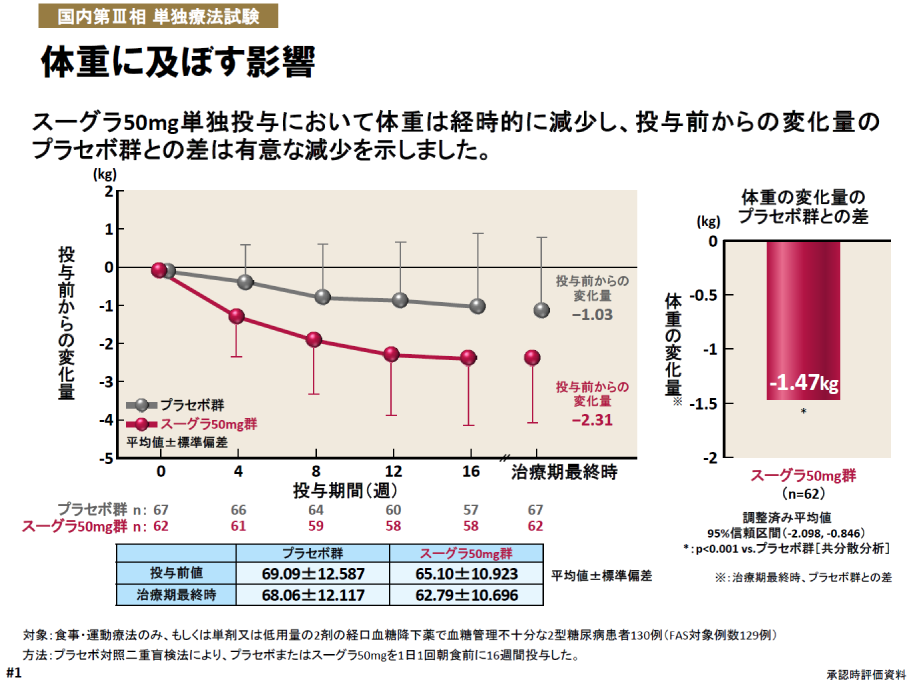
SGLT2阻害薬(ジャディアンス、スーグラ)を1日1錠飲むことで、毎日300Kcalを尿へ捨てることが可能です。
その結果、血糖を下げるだけでなく他の薬と比較し1.32-2.79kg、平均1.47kgの減量が可能と報告されています。

GLP1受容体作動薬は元々からだの中にあるGLP1の力を利用し、血糖のみならず食欲を抑えることで空腹感無くダイエットすることを可能とした薬剤です。
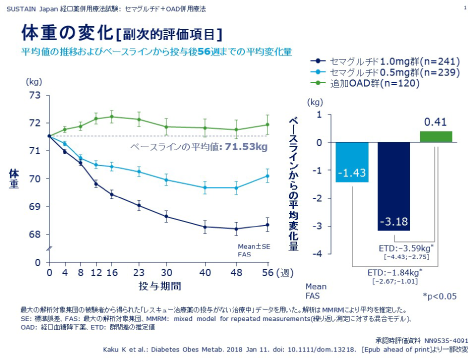
当院で現在使用しているビクトーザ、トルリシティは教育効果や他の薬と組み合わせると、下図の様に体重減量効果を認めますが、次世代のGLP1受容体作動薬オゼンピックは、さらにパワフルな薬剤と報告されています。
オゼンピックは単剤で特別な教育効果がなくとも平均3.59kgの体重減少効果を認めると報告されています。
(オゼンピック=一般名セマグルチドは2018年3月製造販売承認、2018年11月時点では薬価収載未)

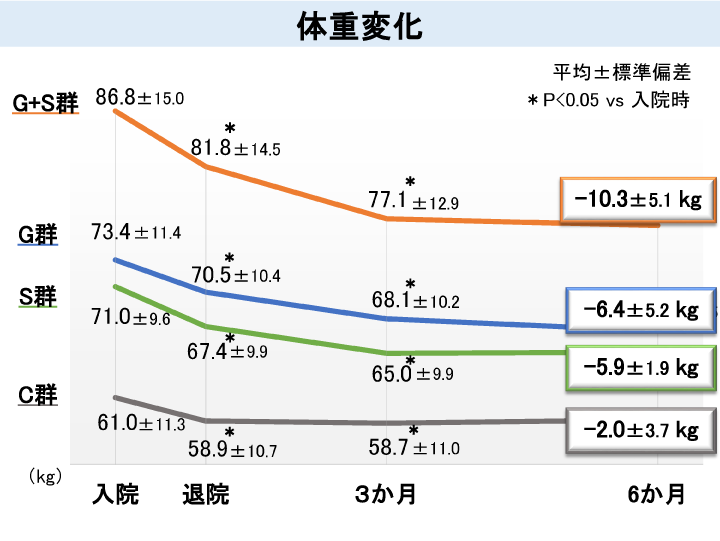
これらの薬剤を組み合し、正しく糖尿病教育を受けていただいた方の減量効果について姫路循環器病センターの佐竹先生と共同発表*させていただきました。
この2剤が使用された28名の方は平均10.3kgの減量に成功されていました。
*第56回糖尿病学会近畿地方会 G群はGLP1受容体作動薬使用+生活習慣改善 S群はSGLT2阻害薬使用+生活習慣改善 G+Sは併用+生活習慣改善、Cは生活習慣改善のみ

穏やかな
炭水化物制限
(ロカボ)
治療の目的は血糖値をあげない事ではなく、元気で長生きすること
適切な糖質摂取量を考えることが重要です
何を食べれば血糖値が上がるのか、どのような運動すれば血糖値が下がるのかは個人個人微妙に異なります。
今あなたが取り組んでいる、血糖値を下げるための試みは無駄なばかりでなく、有害かもしれません。
血糖測定を行うことで、個人個人にあった治療が可能になると考えます。
![]() 糖質量
糖質量
通常成人男性が1日に摂取する糖質量の目安は300gとされています。(日本人の食事摂取基準2015年度版)が糖尿病患者さんに推奨される炭水化物摂取量はもう少し少なく、1日200-260gとされています。(総カロリー50~60% 1600~1800Kcal)
1日の必要最低量はおよそ100gとされています。
(日本人の食事摂取基準2015年度版)これは通常はぶどう糖しかエネルギーとして利用していない脳、神経組織、赤血球、腎尿細管、精巣、酸素不足の骨格筋などのために必要な量です。

![]() うまく血糖コントロールができない場合
うまく血糖コントロールができない場合
100g未満に糖質を制限する厳しい糖質制限食もありますが、当院では通常の食事療法でうまく血糖コントロールができない場合は、緩やかな炭水化物制限(ロカボ)を推奨しています。
ロカボ*では、1日に食事から摂る糖質量を合計130g以下にします。全てカットするわけではなく、 朝・昼・晩の食事で各20~40g、そしておやつで10gまでの糖質はOKです。
極端に減らすわけではなく、普段の生活に必要な糖分はきちん摂ります。
炭水化物や糖質に気をつければ良いので、血糖値を上げないタンパク質や油脂は、ほどほどに食べても大丈夫です。
おやつも糖分量に気をつければ食べて良いので、どうしても食べたい人も続けやすいのが特徴です。
糖質の摂取量を1日130g以下にするためには、野菜を中心とした食生活が必要になります。
*山田悟 北里研究所病院糖尿病センター長山 一般社団法人 食・楽・健康協会
糖質制限による減量効果は2つの原理から成り立っています
![]() インスリンを減らす
インスリンを減らす
糖質は、たんぱく質や脂質に比べ血糖値上昇が急激です。
血糖値上昇は、それを抑えるために「インスリン」が多く分泌されます。「インスリン」には糖質を脂肪細胞に取り込む働きがあります。
「インスリン」が多く分泌されるということは、血液中の余った糖分を脂肪に引き込み、体脂肪が蓄積されることに繋がってしまうのです。
糖質制限 ⇒ インスリン分泌減少 ⇒ 脂肪蓄積減少
![]() エネルギーロスを増やす
エネルギーロスを増やす
インスリンは体が利用するエネルギーを変更する一面があります。
人体はインスリンがたくさんあるときは糖分、インスリンが少ない時はたんぱく質、脂肪由来にエネルギーを作ります。
たんぱく質、脂肪由来のエネルギーは糖質由来エネルギーと比較してロスが生じると言われています。たんぱく質由来のエネルギー創出(糖新生)は1日400~600 kcalのエネルギーロスが生じることや、脂肪由来のエネルギー創出は尿中にケトン体が排出されやすくなるためエネルギーロスが生じると言われています。
たかべクリニックは新しい知見を積極的に取り入れて診療しています
2018年における、米国欧州での糖尿病治療では動脈硬化性血管疾患や慢性腎不全といったハイリスクの糖尿病患者にはGLP1受容体作動薬やSGLT2阻害薬が強く推奨されています。しかしこれらの薬は2018年の段階ではあまり普及していないのが現状です。なぜなら日本では糖尿病の薬に関して序列はありません。これは日本人で大規模臨床試験が実施されないことに起因しています。
お薬の効果というものは人種で異なる可能性は否定できませんが、日本人でのデータが少なく、今後もデータがでる見込みがない現状を考えますと、海外データを基にすることが最善と考えます。
当院では新しい知見を積極的に取り入れて診療しています。
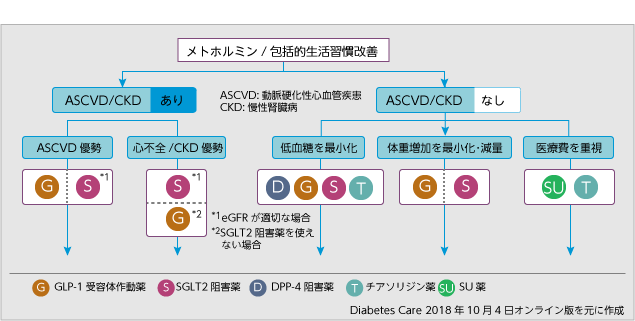
2018年 米国、欧州糖尿病学会の2型糖尿病治療の合同レポート
ASCVD:動脈硬化性血管疾患 CKD:慢性腎不全
SGLT2阻害薬:エンパグリフロジン(ジャディアンス)>カナグリフロジ(カナグル)で推奨
GLP1受容体作動薬:リラグルチド(ビクトーザ)>セマグルチド(日本未発売)>エキセナチド徐放剤(ビデュリオン)で推奨

Copyright (C) 2018 Takabe Diabetes Clinic. All Rights Reserved.